突现大量血性心包积液,细胞形态学“断真凶”!
2023-08-22 15:49 文章来源:
作者:马晓云
单位:同济大学附属东方医院胶州医院检验科
前言
细胞形态学检验与影像学、病理液基等技术一样有着重要的临床意义,它的优势和独特之处就在于操作简单、快速,能够为临床提供及时、有效的诊疗依据,受到临床医生的广泛重视,现分享一例血性心包积液细胞学检查案例。
案例经过
患者,女,71岁,咳嗽、胸闷不适2月。既往有高血压病史,口服药物治疗,具体不详。近日于外院行胸部CT检查考虑右肺癌并转移,阻塞性肺炎,为求进一步诊断及治疗来我院就诊,门诊初步检查后以“肺癌并肺内转移?阻塞性肺炎”收入院。
辅助检查
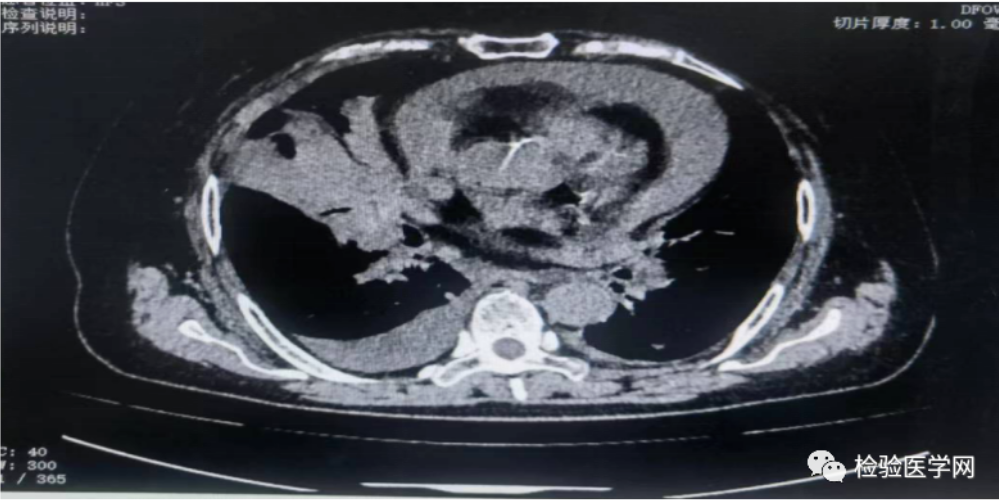
【胸部加强CT扫描】双肺纹理增重,右肺门见片状影,注入造影剂呈轻度强化,周围见斑片状高密度影,右肺上叶局部小叶间隔稍增厚,右肺上叶主支气管变窄,右肺中叶见密实影,双肺内见多发实性结节影,心脏大小形态可,心包内见少量液体密度影,冠脉走行区见钙化影,纵隔气管居中,纵隔内见多发肿大淋巴结,双侧胸腔内未见明显积液影。
【心脏B超】见大量心包积液,心脏受压明显。
【实验室相关检查】
血常规+CRP+ESR:WBC 15.02x109/L↑;HCT 31.7%↓;
HGB 108.0g/L↓;Neut# 11.11x109/L↑;
PLT 402x109/L↑;CRP15.92 mg/L ↑;
ESR 11 mm/H。
血清呼吸相关肿瘤标志物:CEA 15.2ng/mL↑;NSE 19.50ng/mL↑;CYFRA21-1 15.10ng/mL↑;CA15-3 32.8U/mL↑;CA125 909.0U/mL↑。
感染指标两项(PCT、IL-6)、急诊心肌损伤三项、急诊NT-ProBNP:IL-6 45.30 pg/mL↑;MYO 21.600ng/mL ↓ 。
凝血七项:D-二聚体 8.42 mg/L ↑;FDP 17.00 ug/mL↑ ;APTT 23.5 s ↓。
肝肾功能:正常
心包穿刺液生化:GLU 17mmol、Cl 97.8 mmol、TP 52.6 g/L 、ALB 32.8 g/L
心包穿刺液常规:红色血性浑浊,有凝块,李凡他实验++↑,WBC 5.05x106/L↑,RBC1.77x109/L↑,心包穿刺液常规细胞学检查采用低速离心收集穿刺液白膜层细胞推片,瑞姬氏染色[1]后显微镜下见一类异常细胞具体如下:
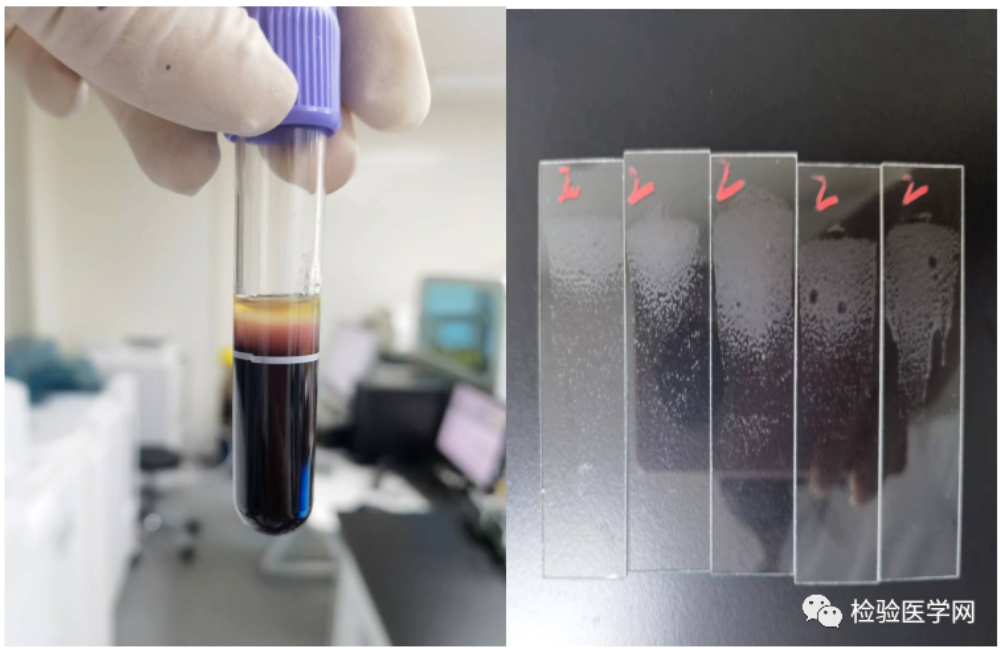
图1:血性心包积液低速离心白膜层细胞及提取白膜层细胞推片未染色
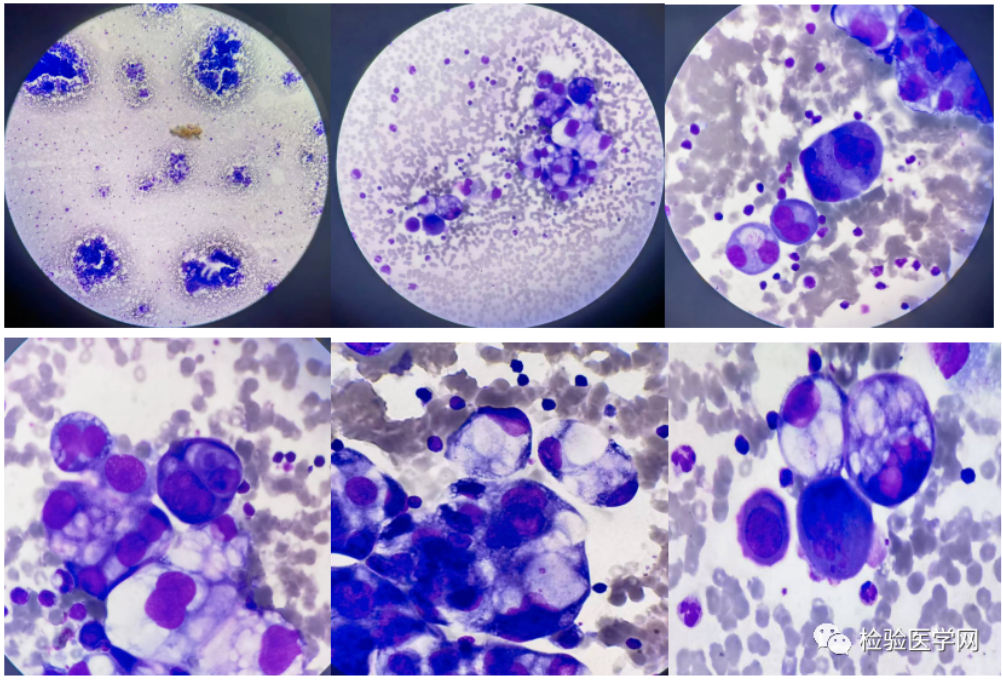
图2:离心浓集白膜层细胞推片瑞姬氏染色10x10倍、10x40倍、10x100倍镜下腺癌细胞图片
该穿刺液镜下除可见大量红细胞及淋巴细胞外,低倍镜下,可见腺腔样排列细胞团。高倍镜及油镜下,可见成团异常细胞体积明显大小不一,以类圆形为主,胞质丰富,嗜碱性强,胞浆云雾状,部分胞浆有分泌泡或泡沫感,少量呈内外浆分层。胞核大小不一畸形多见,呈单核,双核,多核,核大,多偏位,核染色质分布不均,部分核仁明显,核分裂象可见。
此病人心包积液找到异常细胞具浆膜腔腺癌细胞学特征,提示转移性肿瘤细胞。
案例分析
本案患者老年女性,起病时间较短,入院以右肺占位并肺内转移、右肺阻塞性肺炎、心包积液、纵隔多发肿大淋巴结为主要表现,并出现咳嗽、胸闷、气短、活动耐量下降等心包压塞症状。为明确产生大量心包积液的病因诊断,遂行心包穿刺术,引流血性液体500 ml,分别送检细胞形态学检验及病理液基薄层检查。
心包积液属浆膜腔积液的一种,病理条件下浆膜腔积液可见非肿瘤细胞、肿瘤细胞和其他有形成分。从心包积液细胞形态学检验诊断分析如下:
(1)非肿瘤细胞包括:中性粒、淋巴细胞、反应性淋巴、嗜酸或嗜碱性粒、巨噬细胞、浆细胞、退化间皮细胞、反应性间皮细胞或间皮细胞不典型增生、巨核细胞、狼疮细胞、外源性细胞等。
(2)其它有形成分包括:结晶类、细菌及真菌、寄生虫、花粉或植物细胞、坏死颗粒、凋亡颗粒或凋亡细胞等。
(3)肿瘤细胞代表意义亦不相同:
检出间皮瘤细胞,提示浆膜腔原发性恶性肿瘤;
检出腺癌细胞,鳞状上皮癌细胞、未分化(或低分化)癌细胞、骨髓瘤细胞、神经母细胞瘤细胞、恶性黑色素瘤细胞、肉瘤细胞,提示肿瘤细胞浆膜腔转移;
检出原始细胞、淋巴瘤细胞,则提示白血病细胞或淋巴瘤细胞,侵犯浆膜腔[3]。
该患者心包积液内找到典型腺癌细胞,腺癌细胞检出率占胸腹水积液转移性肿瘤细胞检出率的 90%左右,此为其一。
病人送检为血性心包积液,血性心包积液主要见于感染性疾病、创伤性疾病、肿瘤性疾病,从该患者血性心包积液病因鉴别诊断分析如下:
(1)感染性心包积液:结核性心包炎是国内最常见的血性心包积液原因之一,但此患者ESR正常,虽未查TSPOT-TB,但血清ADA不高,且该患者外院及本院胸部加强CT扫描均未见明显结核灶,患者亦无相关病史,临床证据不足。其他感染性心包炎如病毒性心肌炎、心包炎等也常出现心包积液,但很少出现大量血性心包积液,此患者术前感染指标两项(PCT、IL-6),急诊心肌损伤三项,急诊NT-ProBNP均未明显表现,可先排除;
(2)创伤性心包积液:需要有明确的胸背部创伤史,或可能造成大血管撕裂的损伤,通常由于心脏附近血管破裂或撕裂造成。心包积液为血性,本患者胸部加强CT扫描无异常发现,因此心包积液不符合创伤引起;会不会是心包穿刺时穿刺针刺入心室了?虽不能完全排除,但这种可能性也不大,因为穿刺前心脏彩超就提示大量心包积液了,穿刺针无需进针太深就可以抽到液体,且穿刺前后病人查血常规显示红细胞计数、血红蛋白均未出现明显减少,亦可排除;
(3)肿瘤性心包积液:当心脏外部的肿瘤转移到心包时可出现心包积液,其中以肺癌最为常见,积液的性质多为血性[4],而该患者恰为肺癌并肺内转移,所以,从病因分析该病人也具肿瘤性心包积液特征。而送检几天后的病理诊断,心包积液液基薄层查见肿瘤细胞,符合腺癌。更加证实该病人为肺恶性肿瘤并肺内转移、心包转移。
案例总结
细胞形态学检验的优势和独特之处就在于操作简单,快速鉴别病因,能够为临床提供及时、有效的诊疗依据,受到临床医生的广泛重视。
该案例患者入院临床症状、影像学和心脏彩超均确诊有大量心包积液存在,但是否因疾病感染或非感染因素引起,并不明确,需依靠细胞形态学检验以及病理液基检查加以鉴别诊断。
穿刺前,该病人已出现心包压塞症状,心包压塞征可使患者常在很短时间内心衰、循环衰竭死亡,是导致患者死亡的首要因素[5]。而该份心包积液样本从送检至实验室,到通过细胞形态学检验找到典型腺癌细胞,明确恶性心包积液性质仅用1小时,为临床制定相应诊疗方案争取到宝贵救治时间,也为提高患者短期生存率提供有效帮助。
【参考文献】
[1]段爱军,吴茅,闫立志,体液细胞学图谱[J].湖南科学技术出版社,2021.1(1):978-7-5710-0790-4
[2]郑鸣,叶明翔,宋勇.非小细胞肺癌合并恶性心包积液的治疗进展[J].肿瘤学杂志,2021,27(03):180-185.
[3]吴茅,周道银,许绍强等.浆膜腔积液细胞形态学检验中国专家共识(2020). 现代检验医学杂志.2020.35(6):1-3.
[4]李晓, 李忠佑, 昃峰, 马玉良, 伍满燕, 王思琦, 陈红. 心包积液检查对良恶性心包积液的诊断价值 [J]. 中国心血管杂志,2018,23(05):398-401.
