复旦中山检验案例 | 他的血糖为何如此之低?
2023-05-22 15:52 文章来源:
作者:邵文琦 朱晶
单位:复旦大学附属中山医院检验科
血糖是生物体内新陈代谢不可缺少的物质,是人类生命活动所需能量的重要来源。对于非糖尿病患者和正在接受药物治疗的糖尿病患者,低血糖的诊断标准分别为血糖<2.8mmol/L和血糖≤3.9mmol/L[1]。
在临床工作中,若患者出现低血糖未及时处理,可能会导致心律失常、脑损伤等严重危害[2]。
如果检验人员遇到患者低血糖结果明显与临床表现不符的情况时,除了从患者的临床诊疗、实验室检测过程、干扰因素中寻找原因外,也应从患者本身的疾病角度去分析。
案例描述
患者,男,69岁,去年10月28日因上腹部胀痛就诊于我院急诊。行CT检查示肠系膜上动脉近段、腹腔干起始段管腔内栓子形成伴管腔重度狭窄,腹腔多发侧支循环形成,腹腔少许游离气体,提示消化道穿孔。排除禁忌后,立即行十二指肠修补术,术顺。次日转入普外科,术后禁食予深静脉补充含葡萄糖营养液500ml。
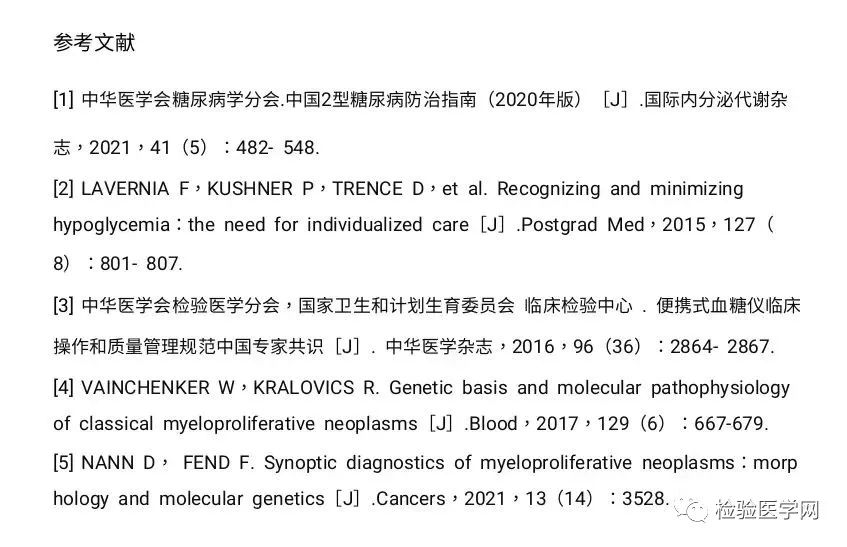
10月31日起,出现反复空腹低血糖,静脉血糖结果在0.5~1.7mmol/L间波动,然而末梢血糖一直处于正常范围内(见表1)。
患者自述采血时无低血糖相关症状,无心悸、出汗、头晕、恶心、呕吐,也无发热、咳嗽、咳痰等;否认糖尿病、高血压、肝炎、结核等病史;体格检查未见明显异常。
表1 空腹静脉血糖和末梢血糖结果
已有文献报道,静脉血糖比末梢血糖高约11%[3],而该患者同期的静脉血糖却比末梢血糖低39.3~91.1%。因此,内分泌科于11月7日拟以“低血糖原因待查”收入科。患者入科时末梢血糖为3.3mmol/L,病程中饮食睡眠可,大小便正常,体重减轻5kg。
我们首先查看标本性状无异常,排除标本凝块、标本量少等因素;实验室检测当日室内质控均在控,排除因失控导致的随机误差或系统误差等原因。
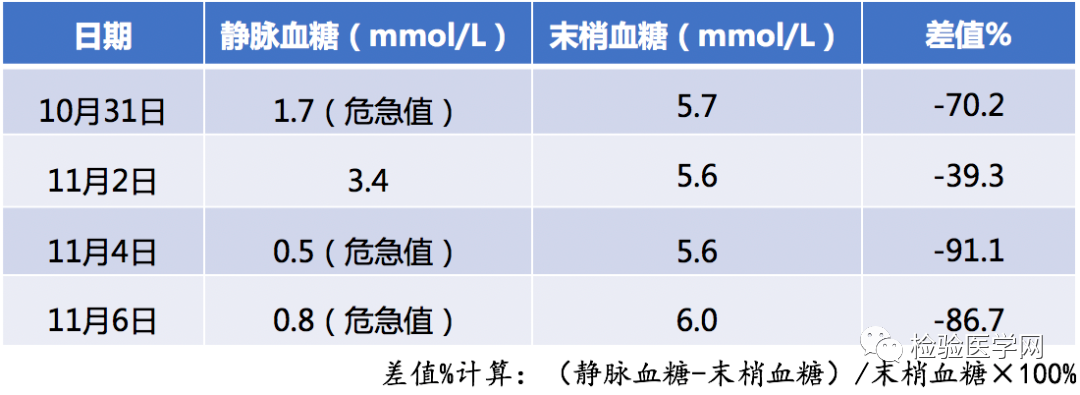
实验室主要检验结果,见表2
表2 患者实验室主要检验结果
饥饿试验
考虑患者低静脉血糖病因不明,临床遂行饥饿试验。
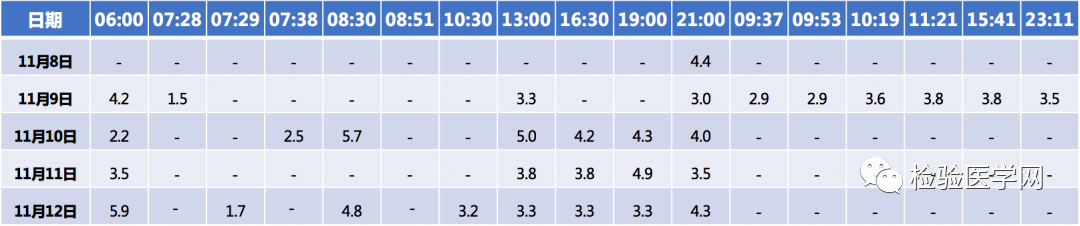
患者于11月8日19点36分起行饥饿试验,试验至12小时进行末梢血糖、静脉血糖、促肾上腺皮质激素、皮质醇、胰岛素、C肽、生长激素检测,试验至第33小时患者出现头晕、乏力症状,至11月10日试验36小时后结束,同时再次检测上述项目。
试验期间患者末梢血糖在3.0~5.0mmol/L间波动,试验结束时末梢血糖为2.2mmol/L,而静脉血糖在试验期间持续处于较低状态(表3)。
表3 36小时饥饿试验静脉血糖结果(mmol/L)
影像学检查
1. 胰腺增强核磁共振(MRI):符合遗传性毛细管扩张症表现;胆囊炎;胰腺未见异常强化;左肾微小囊肿;少量腹水,右侧胸腔积液,心功能不全。
2. 正电子发射计算机断层显像(PET-CT)检查:骨髓弥漫性糖代谢增高,脾脏增大,局部梗死可能;胆囊炎;盆腔积液;心脏增大。
骨髓细胞学检查
骨髓增生明显活跃,髓象中粒、红、巨三系均增生明显活跃,粒系伴核左移,形态未见明显异常。
骨髓基因学检查
JAK2 V617F/rs77375493:检测到突变;JAK2 EXON12:未检测到突变;MPL W515L/rs121913615:未检测到突变;MPL W515K/rs121913616:未检测到突变;BCR-ABL 基因检测为阴性。
案例讨论
患者静脉血糖减低与胰岛素随之减低,考虑胰岛素性低血糖可能不大。MRI显示未见胰腺异常强化,结合饥饿试验可基本排除胰岛素瘤分泌胰岛素引起低血糖。患者既往无服磺脲类药物史及胰岛素注射史,末梢血糖结果在正常范围内,可排除药物性低血糖和糖尿病所致低血糖。患者甲状腺功能检测结果正常,亦可排除甲亢等代谢性疾病引起的低血糖。
而患者JAK2 V617F 突变为阳性,在真性红细胞增多症患者中此突变阳性占95%,在原发性血小板增多症和原发性骨髓纤维化患者中占50%~60%[4],提示该患者有骨髓增殖性肿瘤(Myeloproliferative neoplasms,MPN)可能。本例患者血常规三系增高,而促红细胞生成素不高,结合PET-CT提示骨髓弥漫性糖代谢增高、以及骨髓细胞学、基因学检查,可诊断为MPN。
根据上述患者MPN的疾病诊断,我们推测患者低血糖结果可能由于MPN引起的白细胞和红细胞计数升高,导致待测标本中葡萄糖被大幅消耗所致。
为了验证这一推测,我们进行了葡萄糖酵解抑制试验,即采用含糖酵解抑制剂氟化钠的抗凝管进行血液标本采集[5],与普通血清管采集标本进行血糖结果比较,以证明血液细胞糖酵解对血糖检测结果的影响。
我们将该患者和一名健康者进行平行比对,分别用氟化钠抗凝管和促凝剂血清管采集静脉血,选择采集后即刻离心、静置3小时后离心(模拟病房标本真实采集和运输方式),以及即刻离心后再静置3小时三种方式进行血糖检测,试验结果如下表4所示。
表4 葡萄糖酵解抑制试验
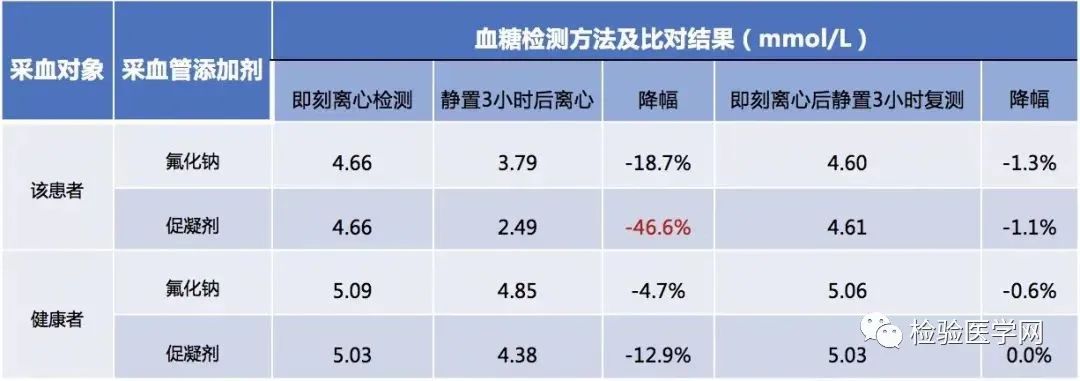
相比于健康者,该患者静置3小时后离心检测的血糖结果明显下降,且促凝剂血清管采集的血糖结果降幅最大(-46.6%),试验结果与我们的推测一致。
案例总结
在本案例中,患者无低血糖症状,未使用磺脲类药物,既往否认糖尿病,无口干、多饮、多食、多尿等不适,因此暂时排除胰岛素瘤、反应性低血糖、药物性低血糖以及糖尿病所致低血糖等疾病。我们推测患者采血时间与送检时间间距较长,且血液中存在大量的白细胞与红细胞,含有较多的糖酵解酶,导致葡萄糖体外酵解,出现了假性低血糖。
检验人员如遇低血糖结果,需谨慎鉴别真性低血糖还是假性低血糖。通过以上案例,我们归纳总结了临床检测中遇到低血糖时的应对思路:
查看患者采样时间是否与检测时间相差过长;
患者血常规报告是否有红/白细胞极度增高,从而导致血糖结果降低;
及时与临床沟通,询问患者是否有低血糖相关症状及服用药物情况,若临床症状与低血糖结果不符,建议检测指尖血糖或使用氟化钠抗凝管采样复查。
检验人员在实际工作中遇到低血糖时,不能一味地按照危急值处理,应引起报告审核人员的高度重视,避免影响临床诊断和患者治疗,浪费医疗资源。本案例中该患者静脉血糖结果与临床表现并不相符,报告审核人员应该结合分析前因素,以及患者自身的情况,加强与临床的沟通,正确判断低血糖的真正原因,为临床提供真实可靠的检验结果。