仪器无报警,无触发复检规则,这份报告是否可以一键发送?
2023-06-06 15:06 文章来源:
作者:张佳玲
单位:中国医学科学院肿瘤医院深圳医院检验科
血常规作为三大常规之首,应用广泛,几乎人人进入医院都会做这个检查。那这么普遍的一个检查,是不是就毫无技术难度可言,只要上机检测,仪器出结果,检验人员就能随便发报告呢?
其实不然,血常规报告的发放也是有标准可依的,2020年6月中华检验医学杂志发表了《血细胞分析报告规范化指南》,供临床实验室参考。规范检验人员对全血细胞计数和白细胞分类尤其是异常结果的复检审核,以提高血细胞分析报告的临床指导能力。
近期我科临检组碰到一例全血细胞计数基本正常,且无任何仪器报警信息提示,也没有触发本实验室复检规则的血常规结果,似乎按照常理这份报告就可以审核出去了。但幸亏我们的检验人员细心负责,才没有漏诊淋巴瘤,下面为您细细道来,也希望可以引以为戒。
患者,老年男性,因“颈部、腹股沟多发淋巴结肿大1月余”,来我院肿瘤内科门诊咨询就诊。
【血常规结果】WBC 4.41×109/L,NEU% 42.7%,LYM% 41.7%,MO% 14.7%,EO% 0.7%,BA% 0.2%,RBC 4.27×1012/L,HB 115g/L, HCT 36.10%,MCV 84.5fl,MCH 26.9pg,MCHC 319 g/L,RDW-CV 13.2%,PLT 251×109/L。
仪器无报警信息提示(如图1),这个结果也没有触发我科血常规复检规则。该病人除了有点轻微贫血,似乎没什么问题,结果可以审核发放。
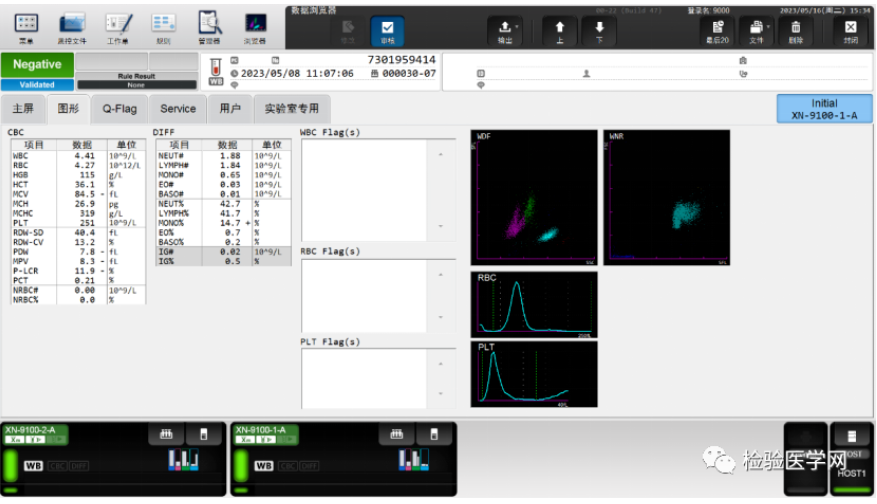
图1
但是患者的临床信息“淋巴结肿大”引起了检验人员的关注,本着小心驶得万年船的心思,点开了HIS查看患者门诊病历,并认真分析该血常规标本的散点图和直方图。就是这看似不经意的一眼,发现DIFF散点图的异常(如图2),淋巴细胞的散点开叉了,且与单核细胞的散点粘连,边界不清。就是这点异常,更加坚定了我们推片镜检的决心。
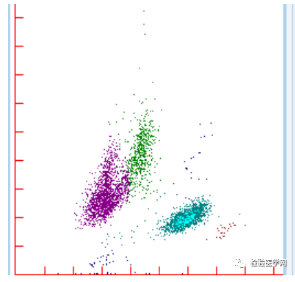
图2
经过我们检验人员的再次分类确定,发现有一群形态异常的细胞,占比26.5%(如图3、图4、图5、图6、图7、图8)。
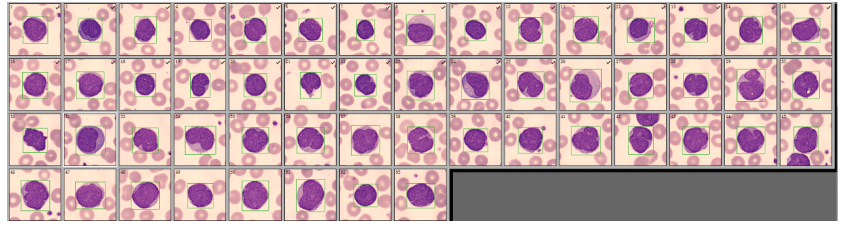
图3
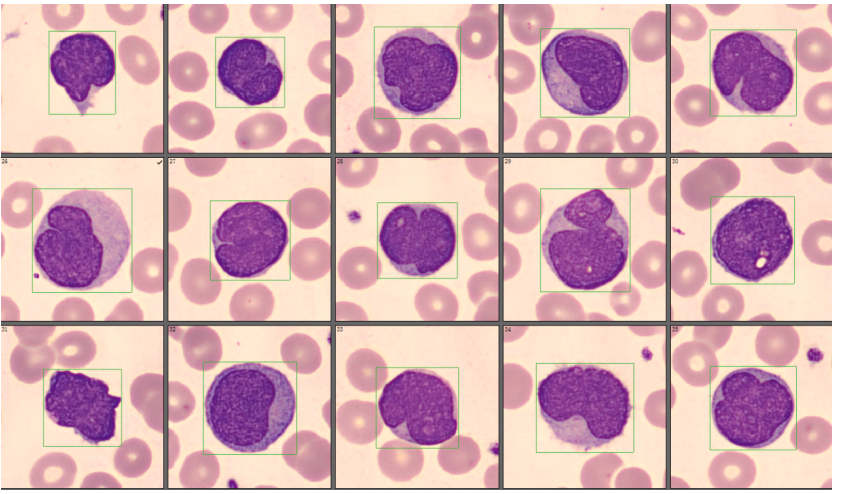
图4
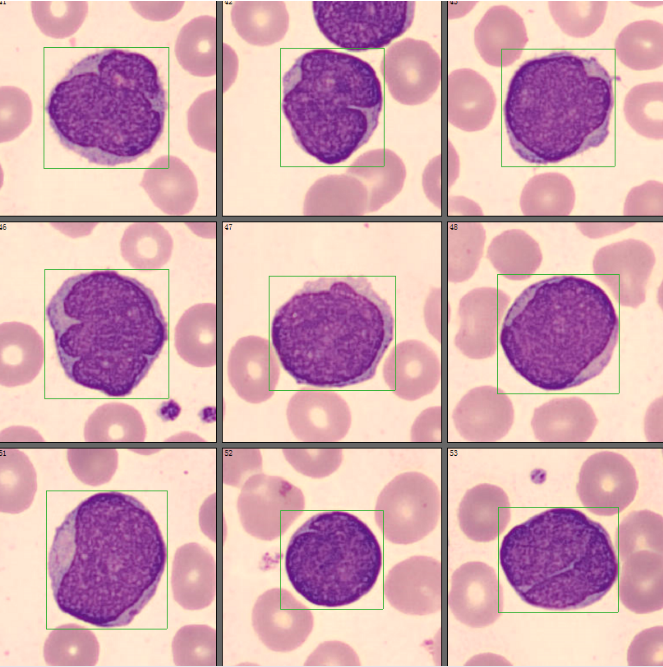
图5
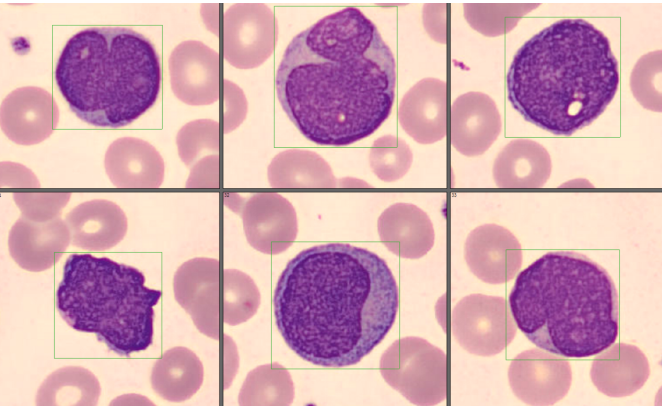
图6
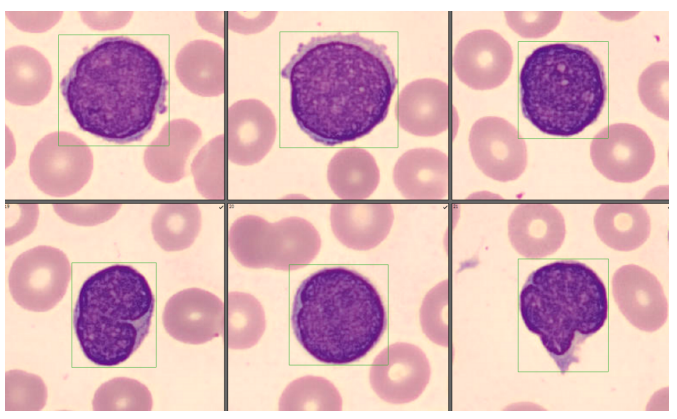
图7
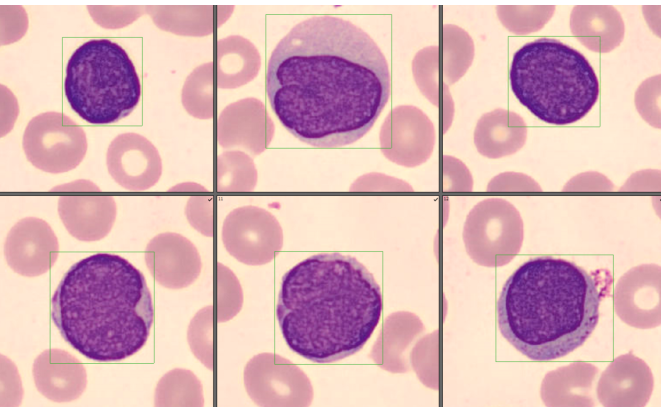
图8
该类细胞的形态明显有别于外周血正常细胞,较正常淋巴细胞体积偏大,核染色质偏幼稚,核形不规则,可见折叠、扭曲、切迹等,部分细胞还隐约可见核仁;胞浆量大小不一,有些几乎无胞浆,可见数量不等的紫红色颗粒;细胞多呈圆形或类圆形,部分边缘可呈毛刺状。经过细胞形态学特点的分析,结合淋巴结肿大,我们怀疑该患者可能为淋巴瘤。于是按照《血细胞分析报告规范化指南》中三级报告的要求,我们发出了这样一份血常规报告(如图9)。
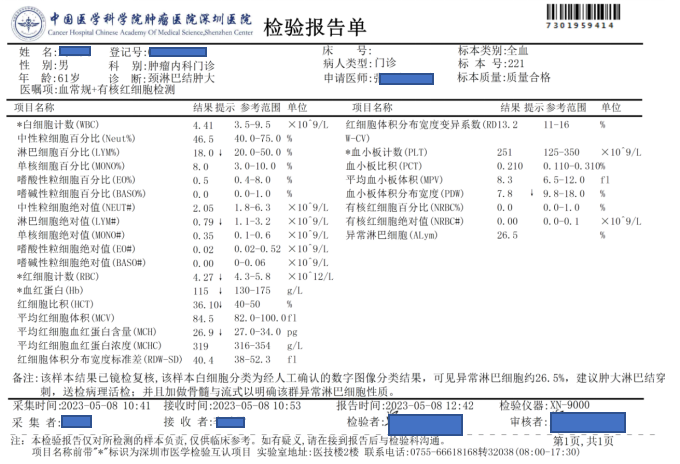
图9
因为怀疑患者是淋巴瘤但还没有确诊,所以我们报告了异常淋巴细胞,同时建议对肿大的淋巴结进行穿刺送病理活检,并加做骨髓形态和流式细胞术检查明确该类异常细胞的性质和骨髓浸润的情况,利于后续的疾病分期分型。
至此我们作为检验人员的责任已经尽到了,提示了异常情况,并给出了进一步检查的建议。后续我们就等待谜底的揭晓。
当日超声结果也提示异常,警惕淋巴瘤可能(如图10)。

图10
当日下午该患者被收治入血液科,第二日即在超声引导下进行了淋巴结的穿刺,同时送检病理。活检结果也印证了我们的判断,是非霍奇金淋巴瘤。遗憾的是,患者因为自身的原因,坚持要出院,后续进一步的诊疗也就到此为止。
恶性淋巴瘤是指所有起源于淋巴结或结外淋巴组织的肿瘤性疾病。它们包括霍奇金淋巴瘤(HL)和非霍奇金淋巴瘤(NHL),其中HL在组织学上表现相对一致,而NHL的分类差异很大,有些具有高度侵袭性,生存期极短;有些则为惰性,虽难以治愈但生存期可长达10-20年甚至更久。
非霍奇金淋巴瘤(NHL)是由免疫细胞引起的恶性疾病,主要表现为淋巴结肿大或实体瘤。依据细胞来源将其分为三种基本类型:B细胞、T细胞和NK细胞NHL。
NHL—B细胞来源胚胎发育早期,B细胞在胚肝内分化,晚期至出生后则在骨髓内分化成熟。成熟B细胞可定居于周围淋巴组织,如淋巴结的皮质区和脾的红髓及白髓的淋巴小结内。因此WHO将B细胞来源NHL分为B原始淋巴细胞白血病/淋巴瘤和成熟B细胞肿瘤。
NHL—T/NK细胞来源WHO将T/NK细胞来源NHL分为T原始淋巴细胞白血病/淋巴瘤和成熟T和NK肿瘤。最新的分类可见2022年第五版 WHO 造血与淋巴组织肿瘤分类。
而遗憾的是我们这例病例诊断没有进行到更具体的分类,但通过肿大淋巴结的活检已经可以确诊为非霍奇金淋巴瘤。后续的治疗根据患者的疾病特点和临床表现可以制定个性化的治疗方案,具体治疗可以参照2022年国家癌症中心颁布的《淋巴瘤诊疗指南》。
通过这个案例,我们得到了一些经验教训:
1、不能完全相信仪器所出的结果,尤其是一些看似非常正常的结果;
2、要学会看散点图和直方图,图形可以反映很多问题;
3、要多了解疾病的相关临床知识,比如体征、临床表现、其他检验检查结果等,对于肝脾肿大、淋巴结肿大、发热、不明原因的血细胞增多或减少等临床诊断要格外小心谨慎,谨防漏诊血液系统肿瘤。
【参考文献】
[1]任汉云主译.临床血液学图谱【G】.4版.北京:北京大学医学出版社,2013.
[2]中华医学会检验医学分会血液学与体液学学组. 血细胞分析报告规范化指南[J].中华检验医学杂志, 2020, 43(6):619627.DOI: 10.3760/cma.j.cn1144522020033100343.
